Dornwarze – Ursachen, Entfernung & Heilung
Dornwarzen sitzen meist an ungünstigen Stellen an der Unterseite des Fußes. Je länger sie dort wachsen und gedeihen, desto schmerzhafter sind sie.
Betroffene haben dann das Gefühl, wie auf einem Stachel oder auf kleinen Steinchen gehen zu müssen.
Weil die Dornwarze in die Tiefe dringt und hier gesundes Gewebe verdrängt, können sich Fußballen oder Zehenballen auf Dauer sogar entzünden.
Dornwarzen sind hochgradig ansteckend. Wer sich mit einer Dorn- oder Stechwarze infiziert, sollte daher alles daransetzen, sie möglichst bereits im Anfangsstadium wieder loszuwerden.
Auf den folgenden Seiten werden viele wichtige Hintergrundinformationen zum Thema Dornwarze erklärt.
- Warum und wie entsteht diese Art von Warzen?
- Wie unterscheidet sie sich von anderen Warzen-Arten, die ebenfalls vom humanen Papillomavirus ausgelöst werden?
- Woran lässt sich erkennen, ob sich am Fuß ein Hühnerauge oder eine ansteckende Dornwarze gebildet hat?
- Wie lassen sich Dornwarzen behandeln und entfernen?
- Was lässt sich tun, um eine Infektion mit dem HPV zu vermeiden?
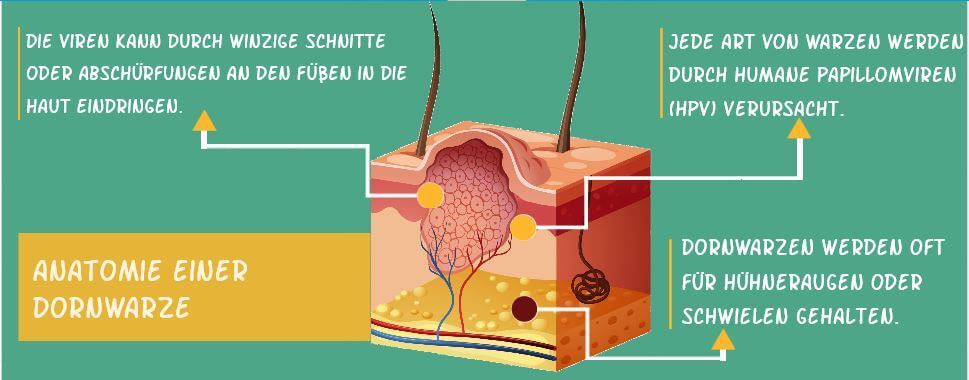
Die Ursache der Dornwarze

Kröten sondern in der Tat eine Art „Kontaktgift“ ab, um sich gegen Fressfeinde zu schützen.
Das kann auf der menschlichen Haut brennen, ist aber vollkommen ungefährlich und natürlich nicht ansteckend.
Die tatsächliche Ursache der Dornwarzen (auch genannt: Plantarwarzen) und vieler anderer Warzentypen ist eine Ansteckung mit einem der etwa 150 bekannten Humanen Papillomaviren, im Folgenden mit HPV abgekürzt.
Bei den Erregern der Dornwarze handelt es sich um unbehüllte doppelsträngige DNA-Viren aus dieser Gruppe. DNA steht für Desoxyribonukleinsäure, ein Molekül-Baustein, der die Vermehrung und die Erbanlagen des winzigen Viren-Organismus bestimmt.
Diese Viren werden über winzige Hautpartikelchen oder Blut von Mensch zu Mensch weitergegeben. Bei einer „Schmierinfektion“ erfolgt der infektiöse Kontakt überwiegend indirekt: Die Viren haften an Handtüchern, Fußböden und allen möglichen Gegenständen.
Die Auslöser der Dornwarze zählen zu den unbehüllten Viren. Diese sind relativ „ungeschützt“ – sie benötigen eine Wirtszelle, um auf Dauer zu überleben und können sich erst nach dem Absterben dieser Zelle vermehren bzw. verbreiten.
Bei Raumtemperatur und trockener Luft bleiben die Erreger von Dornwarzen allerdings bis zu sieben Tage lang auf beliebigen Oberflächen intakt und können innerhalb dieser Zeit eine Ansteckung auslösen.
Gewöhnliche Hygienemaßnahmen töten die Viren ab. Dazu zählt beispielsweise das Waschen von Handtüchern bei 95 Grad Celsius oder die Anwendung von chlorhaltigen Desinfektionsmitteln.

Erhöhte Ansteckungsgefahr besteht in Schwimmbädern oder Saunen, weil ein längerer Aufenthalt im Wasser oder in feuchter Umgebung die Haut verändert und „aufweicht“. Was Personen mit geschwächter Immunabwehr hier nicht tun sollten, ist barfuß laufen. Badeschlappen sind Pflicht.
Viele öffentliche Sport- und Schwimmeinrichtungen bieten Desinfektionslösung aus einem Spender oder in Becken an, die auf dem Weg zum Schwimmbad durchquert werden müssen.
Trotz aller Vorsicht kommt es sehr häufig zu einer Infektion mit dem HPV. Damit sich tatsächlich Dornwarzen bilden, müssen mehrere ungünstige Umstände zusammentreffen.
Untersuchungen zeigten, dass etwa die Hälfe aller Menschen im Alter von 20 Jahren bereits HPV-Antikörper entwickelt hat, auch wenn sie niemals von Warzen befallen waren.
Das bestätigt die Annahme, dass Warzen-Erreger praktisch überall vorkommen und auf ihre Chance lauern. Doch ein starkes Immunsystem verhindert meist, dass sie zum Ausbruch kommen.
Einige Viren dieser Gruppe befallen die Schleimhäute der Anogenitalregion (die Haut am After und um die Genitalien) oder des Mundes, andere die übrigen Hautoberflächen des Körpers, wo sie zu unterschiedlichen Formen und Arten von Warzen führen.
Die Verruca plantares, die Dornwarzen, lassen sich auf die Typen 1, 2, 4, 10, 27, 57 und 65 des HPV zurückführen. Diese Typen lösen durchweg gutartige Hautwucherungen aus, die zwar unangenehm werden können, aber niemals entarten, zur Ausbildung von Krebszellen führen.
Andere HPV-Typen dagegen können sogar zu verschiedenen Krebsvorstufen im Anogenitalbereich oder im Mund- und Rachenraum führen und sind daher alles andere als harmlos.


- Löst Warzen schonend und schnell ab
- Sichtbare Ergebnisse nach 1 Woche
- Für Erwachsene & Kinder ab 4 Jahren
- Wirkt mit aktivem Power-Gel
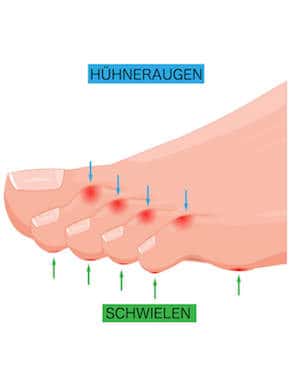
So unterscheiden sich Dornwarze und Hühnerauge
Mehrere Eigenschaften haben Hühnerauge und Dornwarze gemeinsam:
- Hühnerauge und Dornwarze sitzen jeweils an ungünstigen Stellen der Fußsohle, wo sie beim Gehen und Stehen Druck, Schmerzen und Entzündungen erzeugen
- Beide haben nicht etwa eine „Wurzel“, wie oft angenommen. Sie entwickeln sich von außen nach innen oder von der Hautoberfläche ausgehend in die tieferen Haut- und Gewebeschichten
- In beiden Fällen handelt es sich um eine Verhornungsstörung
Die Unterschiede liegen jedoch bereits in der Entstehung und selbst medizinische Laien können sie mit bloßem Auge erkennen. Mehr dazu auf der Seite mit den Abbildungen.
Die Entstehung eines „Hühnerauges“ oder „Clavus“
Die lateinische Bezeichnung „Clavus“ heißt übersetzt so viel wie „Nagel“. Das geht zurück auf das unangenehme Gefühl beim Auftreten, wenn sich auf der Fußunterseite ein Hühnerauge gebildet hat.
Es ist aber auch ein Hinweis auf die Form der verdickten, verhärteten Haut, die ins Fußgewebe hinein eine Art spitzen Keil formt, einen Keratinkegel (Hornhaut-Kegel).
Die verstärkte Hornhautbildung wird auch als Hyperkeratose bezeichnet: Dabei sterben mehr Hautzellen ab, als abgestoßen werden können, und die Hautschichten verdicken sich immer mehr.
Nach außen ist das typische Hühnerauge rund, hat bis zu acht Millimeter im Durchmesser und grenzt sich optisch scharf von der umgebenden Haut ab.
Die Ursache eines Hühnerauges ähnelt auch der von Hornhaut: Ständiges Reiben oder Druck an einer bestimmten Stelle führen dazu, dass sich die Haut verdickt. Diese Reaktion des Körpers dient also zunächst dem Schutz des darunterliegenden Gewebes.
Entstehen unter diesem verdickten Gewebe zunehmend Schmerzen, ist dies ein erstes Symptom für ein Hühnerauge.
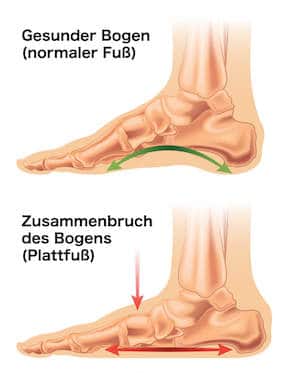
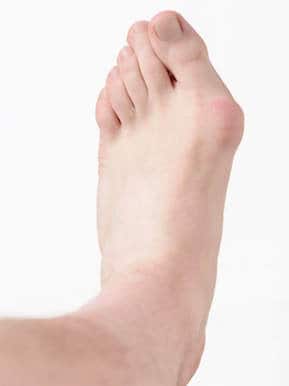
Hühneraugen entstehen, wenn die Füße eine orthopädische Fehlstellung haben, die an bestimmten Punkten zu extremer Druckbelastung führt.
Das ist etwa bei Spreiz- oder Senkfuß [Abb.1], Hallux valgus (Ballenzeh) [Abb.2], Überbeinen (Exostosen) oder Hammerzehen [Abb.3] der Fall.
Auch beengendes, drückendes Schuhwerk verursacht oft massive Probleme.
Überall, wo das Gewebe beständig unter Druck steht, kann ein Hühnerauge wachsen. Sind Schuhe zu eng oder sind Zehen nach oben gebogen, bildet sich das Hühnerauge am Gelenk an der Oberseite der Zehe.
Werden Zehen ständig von vorn oder von oben „gestaucht“, können Hühneraugen sogar unter den Zehennägeln gedeihen. Und wer stark belastende Tätigkeiten ausführt, findet neben Hornhaut gelegentlich auch ein Hühnerauge an der Hand oder am Finger.
Unpassendes Schuhwerk ist eine weitere Ursache für Hühneraugen: Modisch hohe Absätze, extrem spitz zulaufende Schuhe oder Schuhe aus sehr hartem Leder können bei ständigem Tragen die Füße buchstäblich deformieren.
Dabei entsteht oft nicht nur Hornhaut, sogar die Knochen deformieren sich, Überbeine treten auf.
Das „Einlaufen“ von Wanderschuhen oder rutschende, ungeeignete Socken sorgen für Blasen, tragen mit der Zeit aber auch zum Wachstum von Hornhaut und Hühneraugen bei.
Wer zu sehr trockener, spröder Haut an den Füßen neigt, lässt oft auch eine Veranlagung zu gehäufter Hornhautbildung erkennen.
Frauen sind häufiger von Hühneraugen betroffen als Männer. Einige Stoffwechselerkrankungen wie Diabetes oder Rheuma scheinen die Ausbildung von Hühneraugen zu fördern.
Diabetiker haben oft ein eingeschränktes Schmerzempfinden, so dass Hühneraugen erst erkannt werden, wenn sie bereits sehr groß sind oder sich entzündet haben.
Da offenes, entzündetes Gewebe bei Diabetes schlechter heilt, ist es wichtig, Druckstellen und Hühneraugen möglichst schnell und effektiv zu behandeln.
Patienten, die eine Strahlentherapie hinter sich haben, scheinen ebenfalls zur verstärkten Bildung von Hornhaut zu neigen, die später zu Druckstellen führen kann.
Hautärzte unterscheiden harte, weiche, großflächige oder kleine, mit Nerven oder Kapillargefäßen durchsetzte Hühneraugen oder eine Variante, die mit einem Bluterguss oder einer Art Blase einhergeht.
Ein Clavus vasculare beispielsweise, ein mit Blutgefäßen durchsetztes Hühnerauge, hinterlässt beim Entfernen eine kleine, blutige Wunde.
Hühneraugen können drücken, ein sehr tief reichender Keratinkegel im Zentrum kann aber auch so schmerzhaft werden, dass die Bewegungsfähigkeit extrem eingeschränkt wird und der Fuß nicht mehr belastet werden kann.
Flüssigkeitsansammlungen oder eine Entzündung des gereizten Gewebes sind typische Begleiterscheinungen.
In der Nähe eines Gelenkes werden gelegentlich die Gelenkkapsel oder die Knochenhaut von solchen Entzündungen in Mitleidenschaft gezogen. Wer an Hühneraugen kratzt oder versucht, sie unsachgemäß selbst zu entfernen, riskiert Hautinfektionen.
Hühnerauge entfernen
Tief sitzende Hühneraugen sollten der Fußpfleger oder der Hautarzt entfernen. Weniger große Exemplare können selbst mit Hühneraugenpflaster behandelt werden. Diese Pflaster sind beispielsweise mit Salicylsäure präpariert, die einen Schäleffekt auf die Haut ausübt.
Die Säure ist auch in flüssiger Form erhältlich. Die Haut um das Hühnerauge herum muss allerdings gut gegen die Säure geschützt werden.
Nach mehreren Anwendungen lässt sich jeweils nach einem Fußbad die verhärtete, sich ablösende Haut mit einem speziellen Hobel oder Bimstein entfernen.
Ganz besonders wichtig ist es, die Ursache des Hühnerauges auszuschalten: Bei Fehlstellungen helfen Spezialschuhe und Einlagen. Oft ist es nur ein bestimmtes Paar Schuhe, das immer wieder drückt. Davon sollten Hühneraugen-Geplagte sich konsequent trennen.


- Versandkostenfrei
- Sauber, hygienisch & einfach
- 28 Pflaster
- Für den ganzen Körper geeignet
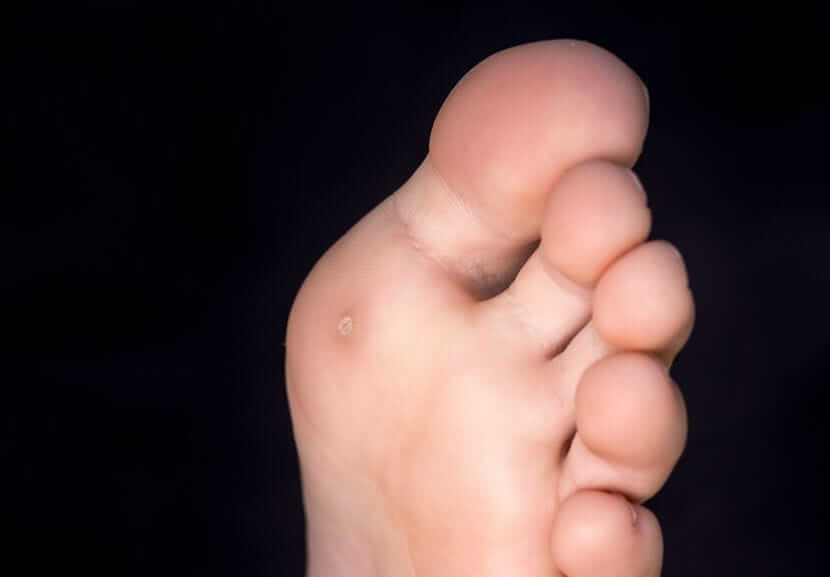
Das Aussehen einer Dornwarze
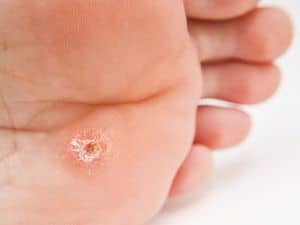
Meist ist es der HPV vom Typ 1, der zu Dornwarzen oder Plantarwarzen führt. Sie bilden sich nur an einer Stelle aus, wie ein Hühnerauge.
Alternativ entstehen mehrere Gebilde flächig nebeneinander. Die typischen schwarzen Punkten oder Flecken führten zu der Bezeichnung „Mosaikwarze.
Auch eine einzelne Dornwarze hat diese dunkel gefärbten Einschlüsse: Winzige Blutgefäße platzen unter Druck. Das führt zu minimalen Blutungen.
Die schwarzen Punkte, Streifen oder Flecken im Zentrum einer Dornwarze sind das wichtigste Unterscheidungsmerkmal zum Hühnerauge.
Während gewöhnliche Hautwarzen (Verrucae vulgaris) allenfalls jucken oder spannen, ist die Dornwarze an der Fußsohle schmerzhaft. Denn auch sie entwickelt eine Art Keil, eine Ansammlung aus verhärteten Hautzellen, der nach innen ins Fußgewebe drückt.
Die Hyperkeratose, die verstärkte Entwicklung von Hornhaut, geht in diesem Fall auch nicht auf eine mechanische Reizung des Gewebes zurück. Die vom HPV befallenen Hautzellen sterben extrem schnell ab.
Gleichzeitig findet eine übersteigerte Neubildung von Zellen statt. Weil am Fuß stets Druck auf die Hautoberfläche ausgeübt wird, drängt es dieses Wuchern von Hautzellen und deren Verhornung nach innen, der „Warzendorn“ entsteht.
Häufig ist er eher ein rundes Gebilde, das sich bei Belastung des Fußes anfühlt wie ein Stein oder ein Dorn an der Sohle.
Eine Dornwarze bildet sich – was genau passiert in der Haut?
Das geschieht, wenn die entsprechenden HPV-Hautzellen an der Fußsohle befallen:
Die erkrankten Hautzellen sterben sehr viel schneller ab als gewöhnlich, denn dies entspricht dem Lebenszyklus des Virus.
Ein Übermaß an abgestorbenen Hautzellen aber führt zur Entstehung dicker Hornhaut, wobei die Zellkerne bestehen bleiben und die Abstoßung toten Gewebes verlangsamt ist.
Der Hautarzt bezeichnet das extrem schnelle Verhornen der Haut als Hyperkeratose, das mangelhafte Abstoßen und die noch vorhandenen Zellkerne im alten Gewebe als Parakeratose.
Beides gehört zum typischen klinischen Bild bei Zellen, die mit dem betreffenden Papillomavirus befallen sind.
Eine Folge dieser beiden Phänomene ist die Papillomatose: Nachwachsendes Zellmaterial drückt ständig von unten gegen die oberste, verhornte Hautschicht. Aus diesem Grund bildet sich eine unebene Hautoberfläche.
Bei Vulgärwarzen, gewöhnlichen Warzen auf der Handfläche oder den Fingern, entsteht die typische Wucherung auf der Hautoberfläche, die in der Form an einen Blumenkohl erinnert.
Weil die Dornwarze aber ständigem Druck durch die Belastung der Fußsohle ausgesetzt ist, wird das rasch verhornende Gewebe nach innen gedrückt, tiefer in den Fuß hinein, in muskuläres und in Fettgewebe.
Es bildet sich eine Art Hornkeil, meist eher ein abgerundetes Gebilde. Dies ist der „Dorn“ der Dornwarze, der die Schmerzen verursacht und gesundes Gewebe verdrängt.
Druck, Reibung und Quetschung erzeugen winzige Verletzungen von Kapillargefäßen an der Hautoberfläche. So bilden sich die typischen dunklen Punkte oder Streifen im Zentrum der Dornwarze.
Die Mehrzahl der Viren sitzt unter der obersten Hornhautschicht und befällt hier weiter die Hautzellen, so dass die Hyperkeratose sich fortsetzt.
Dornwarzen sind ansteckend
Im Gegensatz zum harmlosen Hühnerauge sind Dornwarzen oder Plantarwarzen ansteckend.
Hautschüppchen aus dem Bereich einer Dornwarze verbreiten die Viren. Sie können an Handtüchern oder Badeschuhen haften aber auch auf Fußböden in Duschen, Schwimmbädern, Sporthallen oder Saunen.
Nicht jeder Kontakt zwischen Haut und Virus führt gleich zu einer Infektion. Dazu müssen eine Reihe ungünstiger Umstände zusammentreffen. Aber Personen mit einer geschädigten körpereigenen Immunabwehr infizieren sich schneller, wenn weitere ungünstige Faktoren zusammentreffen.


- Löst Warzen schonend und schnell ab
- Sichtbare Ergebnisse nach 1 Woche
- Für Erwachsene & Kinder ab 4 Jahren
- Wirkt mit aktivem Power-Gel
Wann entstehen Dornwarzen?
Das HPV hat nur dann eine Chance, die Hautzellen zu infizieren, wenn mehrere Umstände zusammentreffen. Kleinkinder, Jugendliche und Frauen sind häufiger von einer Infektion betroffen als Männer.
Weitere Risikofaktoren sind
- minimale Hautverletzungen an der Fußsohle, an Zehenballen oder Ferse
- extrem trockene und schuppige, rissige Haut an der Fußsohle
- durch Feuchtigkeit aufgeweichte Haut am Fuß, wie dies beim Schwimmen oder in der Sauna zwangsläufig eintritt
- eine geschwächte Immunabwehr – akut, altersbedingt oder verursacht durch chronische Erkrankungen
Die Infektion muss nicht sofort ersichtlich werden. Oft verstreicht reichlich Zeit, bis sich eine Dorn- oder Mosaikwarze ausbildet.
Wie sieht eine Dornwarze von innen aus?
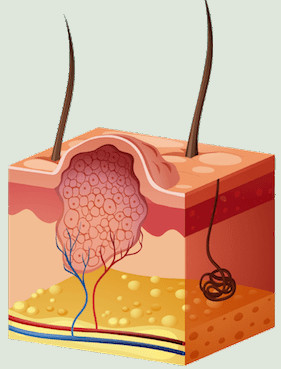
Der Aufbau einer Dornwarze ist recht simpel: Die vom HPV befallenen Hautzellen sterben ab und wandern durch die Belastung des Fußes nach innen anstatt nach außen wie gewöhnliche Warzen.
Eine derbe Hornhautschicht begrenzt die Dornwarze nach oben, durch Druck platzen die Kapillargefäße in der Haut und hinterlassen die typischen schwarzen Pünktchen.
Gut erkennbar sind hier die Blutversorgung des infizierten Hautbereiches und die Entwicklung der verhornten Zellansammlung, die sich nach innen ausbreitet und drückt: der „Dorn“.
Was hilft gegen Dornwarzen?
Diese Möglichkeiten bestehen, um Dornwarzen wieder loszuwerden:
- Säuren
- Naturheilkundliche Mittel
- Hausmittel
- Homöopathische Mittel
- Vereisen
- Chirurgie
- Elektrokauterisation
- Elektrokoagulation
- Laser
Die Therapie-Versuche 1 bis 5 können gut zu Hause selbst durchgeführt werden, am besten bereits im Anfangsstadium. Bei Kleinkindern empfiehlt es sich häufig, einen Arzt das Vereisen vornehmen zu lassen.
Nicht jedes Mittel hilft bei jedem Patienten gleich gut. Oft müssen mehrere Methoden ausprobiert werden, bis sich ein Erfolg einstellt.
Wer sich nicht selbst an die Dornwarze heranwagt, sollte sich Hilfe beim Dermatologen holen. Dieser beginnt mit der schonendsten Methode, meist mit der Vereisung oder einer Säurebehandlung.
Dabei werden zusätzlich gezielt viren-abtötende Medikamente oder Salben verabreicht. Im klinischen Test waren immununterstützende und antivirale Präparate sehr erfolgreich.
In der Hautarztpraxis wird häufig ein Mittel verabreicht, das ein Zytostatikum (ein Zellgift) gegen die wild wuchernden Zellen enthält. Des Weiteren beinhaltet es Salicylsäure für den Schäleffekt und eine schmerzstillende Komponente.
Die Entfernungsmethoden 6 bis 9 sind effektiv, aber teilweise schmerzhaft. Daher sind sie für kleinere Kinder nicht zu empfehlen.
Im Folgenden werden die aufgezählten Methoden kurz beschrieben. Ausführlichere Informationen folgen auf den einzelnen Unterseiten.
Mit Säuren die Dornwarze „schälen“
Ameisensäure, Milchsäure, Salicylsäure oder verschieden starke Essigsäuren üben einen verätzenden Effekt aus. Ziel ist es, das Gewebe der Dornwarze Schicht um Schicht abzutragen. So kann schließlich auch der Warzendorn, das verhärtete Gewebe tief im Fuß mit entfernt werden.
Im Handel sind diese Mittel als Warzenpflaster oder als Lösungen zum Auftragen erhältlich. Die Methode erfordert viel Konsequenz und Geduld. Das Abheilen der Dornwarze kann Wochen oder gar Monate dauern. Die Viren selbst werden mit den rezeptfrei frei verkäuflichen Präparaten nicht bekämpft.
Naturheilkundliche Mittel
Altbewährte Mittel gegen Warzen sind beispielsweise Teebaumöl oder Schöllkraut-Tinktur. Teebaumöl hat stark antivirale Eigenschaften, dringt tief in die Haut ein und trocknet die Warze von innen aus.
Schöllkraut (Chelidonium majus aus der Familie der Mohngewächse) hat eine leicht toxische (giftige) Wirkung – auch auf die Viren. Ähnlich verhält es sich mit Thuja-Tinktur. Beide gelten seit alter Zeit als typische, wirksame Anti-Warzen-Mittel.


- Viele & gute Bewertungen
- Pharmaqualität des europ. Arzneibuches
- 100% rein, pflanzlich & guter Geruch
- Made in Germany & Versandkostenfrei
Hausmittel und Homöopathie
Wie gut oder schlecht eines dieser Mittel hilft, lässt sich oft schlecht beurteilen. Dornwarzen haben, wie viele andere Warzen, die Eigenart, nach einiger Zeit „freiwillig“ und spontan wieder zu verschwinden.
Homöopathische Zubereitungen, etwa aus Thuja Occidentalis, richten sich nicht spezifisch gegen die Warze, sondern berücksichtigen stets eine Vielzahl von Symptomen und die Gesamtverfassung des Patienten.
Bananenschalen enthalten Enzyme, die auf die Warze einwirken. Klebeband hilft oft erstaunlich gut: Die Papillomaviren reagieren dabei auf den Ausschluss von Sauerstoff.
Dies sind nur einige Beispiele für Behandlungswege. Wird eine kleine Dornwarze gleich zu Anfang entdeckt, hilft ein Hausmittel oft sehr gut.
Vereisen oder Kryotherapie
Flüssigstickstoff mit oder ohne Applikator ist in der Apotheke rezeptfrei erhältlich, wird aber auch vom Hautarzt eingesetzt. Es gibt auch milde Varianten für die Anwendung bei Kindern.
Haut- und Viren-Zellen sterben durch das Vereisen zugleich ab. Mehrmalige Anwendungen ermöglichen, dass sich das Warzengewebe schließlich ablöst oder „herausgehoben“ werden kann.
Die folgenden Methoden führt nur der Arzt durch. Die Kosten variieren von Praxis zu Praxis, je Sitzung sind zwischen 30 und 50 Euro zu veranschlagen. In einigen Fällen bezahlt die Krankenkasse die Behandlung.
Chirurgische Entfernung der Dornwarze
Ist das Anfangsstadium der Dornwarze bereits seit längerer Zeit überschritten, ist die Dornwarze sehr groß oder widersetzt sie sich anderen Behandlungsmethoden, ist eine chirurgische Entfernung das letzte Mittel.
Mit örtlicher Betäubung ist es möglich, eine Dornwarze bis auf die Wurzel auszustechen oder auszuschneiden. Anschließend bleibt eine Wunde, die blutet, ihre Größe ist abhängig von der Tiefe der Dornwarze.
Der betroffene Fuß muss bis zum Abheilen etwa drei Wochen lang geschont werden. Das heißt, ein schützender Verband und bequemes Schuhwerk sind notwendig, und größere Märsche eher zu vermeiden.
Laser-Behandlung der Dornwarze
Auch mit dem Laser lässt sich eine Dornwarze vollständig ausschneiden. Es bleibt ebenfalls eine Wunde und die Behandlung gilt als sehr schmerzhaft. Sie eignet sich daher keinesfalls für die Anwendung bei Kindern.
Elektrokauterisation und Elektrokoagulation
Die Elektrokauterisation arbeitet mit Hitze, die durch Strom erzeugt wird. Die Warze wird „ausgebrannt“, Viren und infizierte Hautzellen sterben ab, zugleich verschließen sich sämtliche zuführenden Blutgefäße.
Die Elektrokoagulation leitet mittels zweier Elektroden Strom durch das Warzengewebe. Der Effekt und die Wirkung ähneln denen der Elektrokauterisation. In beiden Fällen blutet die behandelte Stelle nicht.
Die Wahl der Vorgehensweise hängt ab von der Tiefe und Größe der Dornwarze ab, und an der Zeit, die sie hatte, um zu wachsen.
Bei kleinen Dornwarzen, die gleich zu Anfang konsequent behandelt werden, bringt meist schon ein mildes Hausmittel die erhoffte Hilfe.
Der Verlauf einer Dornwarzen-Heilung
Die Behandlung einer Dornwarze mit Säure oder per Vereisung ist, auch unter ärztlicher Aufsicht, häufig sehr zeitaufwändig. Der Vorteil: Nichts blutet, es entsteht keine Wunde und die Behandlung ist schmerzfrei. Der Nachteil: Die Geh-Beschwerden durch die Dornwarze bestehen fort.
Säurehaltige Präparate helfen, die Dornwarze schichtweise abzutragen. Das Gewebe vor nach jeder Behandlung mit einem Fußbad aufgeweicht und vorsichtig entfernt werden. Vor dem Auftragen der Säure wird die Haut rund um die Dornwarze mit gut haftender Salbe (Penatencreme) geschützt.
Je länger die Warze Zeit hatte, zu wachsen, desto länger zieht sich die Behandlung hin.
Gleich ob mit chemischen Präparaten oder durch Vereisung: Das so bearbeitete Gewebe verfärbt sich weiß und ist unter Umständen für einige Stunden schmerzempfindlich.
Wann ist eine Dornwarze geheilt?
Eine Dorn- oder Plantarwarze ist definitiv geheilt, wenn der Keratin-Keil im Fuß endgültig abgetragen ist und nicht mehr drückt. Neue Warzen an gleicher Stelle oder in der Umgebung sollten nicht mehr nachwachsen.
Die voraussichtliche Dauer einer Behandlung lässt sich schwer einschätzen. Einige Warzen, auch Dornwarzen, verschwinden von selbst – allerdings können bis zu diesem Punkt Jahre vergehen. Es ist also sinnvoller, eine Therapie einzuleiten.
Wird die Dornwarze vom Hautarzt in einer kleinen Operation, mit dem Laser oder per Elektrokauterisation, entfernt, bleibt eine Wunde.
Diese benötigt zwei bis drei Wochen, bis sie vollständig geschlossen ist. In diesen Fällen verabreicht der Arzt parallel noch Salbe, die gegen die Viren wirkt. Damit ist das Rückfall-Risiko nahezu gebannt.
Behandlungen mit Teebaumöl, speziellen Warzentinkturen oder Säuren erfordern viel Geduld: Das erkrankte Gewebe wird dabei Schicht um Schicht abgetragen. Diese Therapie kann bis zu acht Wochen dauern, bis ein erster Erfolg zu erkennen ist.
Eine britische Studie aus dem Jahr 2011 dokumentiert, dass die Behandlung einer Dornwarze etwa 12 Wochen in Anspruch nimmt, unabhängig davon, ob eine Vereisung durchgeführt oder mit Salicylsäure behandelt wurde.
Wird nicht gleichzeitig gezielt gegen die HPV vorgegangen, bleibt der Patient in der gesamten Behandlungsphase ansteckend, das heißt, er gibt die Viren weiter.
Als geheilt gilt die Dornwarze, wenn
- keinerlei verfärbte, verhärtete Haut mit den typischen schwärzlichen Farbflecken mehr sichtbar ist,
- sie gesunde, normal gefärbte Haut nachgewachsen ist,
- die schmerzhafte, nach innen drückende Hornhaut verschwunden ist.
Meist ist die Stelle der Dornwarze weiß verfärbt.
Zusammenfassung
Dornwarzen sind, im Gegensatz zu Hühneraugen, ansteckend. Sowohl bei Hühneraugen als auch bei Dornwarzen bilden sich dicke Ansammlungen von Hornhaut, die ins Gewebe drücken. Um sie zu entfernen, stehen die unterschiedlichsten Methoden zur Verfügung.
Hilfe gibt es beim Dermatologen oder Fußpfleger. Auch eine Selbstbehandlung mit Hausmitteln oder gut wirksamen Präparaten aus der Apotheke oder dem Online-Handel führt oft zum Erfolg.